Na osteoporozę choruje w Polsce aż 2,1 mln osób, a liczba nowych przypadków rośnie. Nieleczona prowadzi do niepełnosprawności i trwałego kalectwa, a nawet śmierci. Tymczasem pandemia COVID-19 spowodowała kilkumiesięczny przestój w diagnostyce i terapii tej choroby.
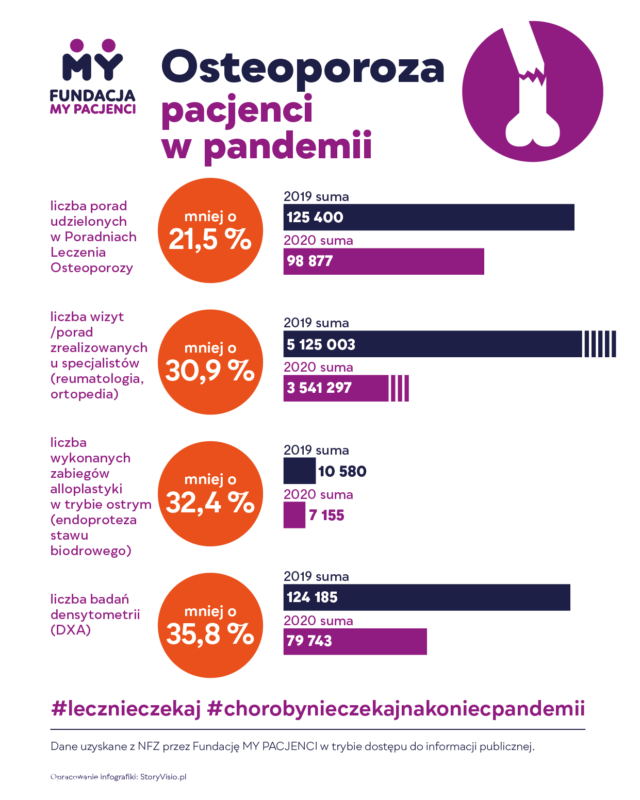
Dane NFZ pokazują, że liczba porad udzielonych w poradniach leczenia osteoporozy spadła w tym roku o ponad 20 proc., a wizyt w gabinetach reumatologów i ortopedów – o 1/3. Lekarze alarmują, że opóźnienia będą mieć nieodwracalne konsekwencje dla tysięcy pacjentów, i apelują do Ministerstwa Zdrowia o wdrożenie prostych rozwiązań, które odciążą system.
Osteoporoza jest chorobą szkieletu i kości, która prowadzi do częstych złamań (najczęściej kręgosłupa, kości przedramienia i szyjki kości udowej) nawet przy niewielkich urazach. Polega na rozrzedzeniu tkanki kostnej (osłabieniu struktury przestrzennej i mineralnej kości), która przez to staje się osłabiona i podatna na złamania. Dlatego osteoporozę nazywa się „złodziejem kości” albo „cichą epidemią”, ponieważ liczba zachorowań na nią szybko rośnie. Szacuje się, że do 2035 roku może zwiększyć się aż trzykrotnie.
Z danych NFZ pozyskanych przez Fundację My Pacjenci wynika, że obecnie mniej pacjentów kierowanych jest na kluczowe badanie diagnostyczne – densytometrię (spadek o 35,7 proc.), a liczba zlecanych operacji wszczepienia endoprotezy stawu biodrowego spadła o 1/3 w stosunku do ubiegłego roku.
– Osteoporoza, jak każda choroba przewlekła, wymaga stosowania się pacjenta do zaleceń lekarskich i zachowania ciągłości terapii. Nieprzestrzeganie tych zasad i brak ciągłości leczenia skutkuje bowiem wzrostem ryzyka złamań i niesprawności funkcjonalnej, a także wzrostem śmiertelności – podkreśla prof. dr hab. n. med. Ewa Marcinowska-Suchowierska, przewodnicząca Zespołu Ekspertów ds. Osteoporozy przy Narodowym Instytucie Geriatrii, Reumatologii i Rehabilitacji.
Obecnie w grupie wiekowej 50+ na osteoporozę choruje w Polsce 2,1 mln osób, z których zdecydowaną większość (1,7 mln) stanowią kobiety. Czynnikami ryzyka, które przyspieszają rozwój choroby, są m.in. otyłość i niska aktywność fizyczna, alkohol i palenie papierosów oraz niskie spożycie wapnia w codziennej diecie. Ryzyko zachorowania wzrasta wraz z wiekiem – proces utraty tkanki łącznej zaczyna się po 30. roku życia, a u kobiet nasila w okresie menopauzy. Osteoporoza przez długi czas może nie dawać żadnych objawów i rozwijać się w ukryciu, ale nieleczona prowadzi do niepełnosprawności, kalectwa, a nawet śmierci.
– Brak leczenia osteoporozy i kontynuacji leczenia wcześniej zdiagnozowanych pacjentów może w najbliższym czasie skutkować znacznym wzrostem liczby złamań osteoporotycznych. To przełoży się z kolei na wzrost wydatków NFZ związanych z leczeniem zabiegowym i spowoduje nasilenie niepełnosprawności u starszych osób po przebytych złamaniach – wskazuje prof. dr hab. n. med. Marek Brzosko, konsultant krajowy w dziedzinie reumatologii oraz prezes zarządu głównego Polskiego Towarzystwa Reumatologicznego.
Lekarze alarmują, że te opóźnienia będą mieć nieodwracalne konsekwencje dla tysięcy pacjentów. Jak wskazują, część problemów można rozwiązać poprzez usprawnienie teleporad, aby zapewnić chorym na osteoporozę ciągłość leczenia i stosowanej farmakoterapii.
– Dziś w trakcie teleporady u specjalisty pacjenci napotykają istotny problem. Lekarz nie ma możliwości zlecenia badań diagnostycznych, co uniemożliwia zarówno kontynuację leczenia chorych, jak i wdrożenie leczenia u nowych pacjentów – mówi Magdalena Kołodziej, prezes Fundacji My Pacjenci.
Organizacje pacjenckie – wspierane przez Rzecznika Praw Pacjenta – od kilku miesięcy apelują też do resortu zdrowia o przyjęcie innego prostego rozwiązania, które pomogłoby poprawić sytuację. Chodzi o umożliwienie lekarzom specjalistom wypisywanie leków z listy „S”, czyli dla pacjentów 75+. Pod względem prawnym jest to możliwe do realizacji.
– Trudno zrozumieć, dlaczego w dobie pandemii, kiedy kontakt z lekarzem jest utrudniony, ciągle przesuwa się uruchomienie tej funkcjonalności – mówi Magdalena Kołodziej.
Fundacja My Pacjenci apeluje także o pomoc seniorom w leczeniu, o zwrócenie uwagi, dopytanie, czy osoby te biorą leki, czy mają w najbliższym czasie zaplanowane wizyty u lekarzy specjalistów, czy potrzebują pomocy w kontakcie z ochroną zdrowia.
Eksperci współpracujący z fundacją w ramach Zespołu Continuum Curatio podkreślają też, by pacjenci nie bali się kontaktu z placówkami ochrony zdrowia. Zapewniają, że badanie czy wizyta tradycyjna, jeśli tylko są możliwe, będą bezpieczne, bez ryzyka zakażenia się koronawirusem, ponieważ przychodnie i szpitale wdrożyły liczne procedury, by to zapewnić.




